El paciente polimedicado es aquel que de forma crónica toma al menos cinco medicamentos, explican desde el Consejo General de Enfermería.
Y aunque no es una situación exclusiva de las personas mayores, ellos son los que conforman el grueso de los pacientes polimedicados.
Son muchas las patologías propias de las personas mayores, como el colesterol, la presión arterial o la diabetes, que hay que controlar mediante medicamentos.
¡SÚMATE A NUESTRA COMUNIDAD!
Y entre los efectos secundarios que se pueden derivar de estos tratamientos, las enfermeras advierten del impacto que la piel de estos pacientes polimedicados pueden sufrir. Y sus cuidados.
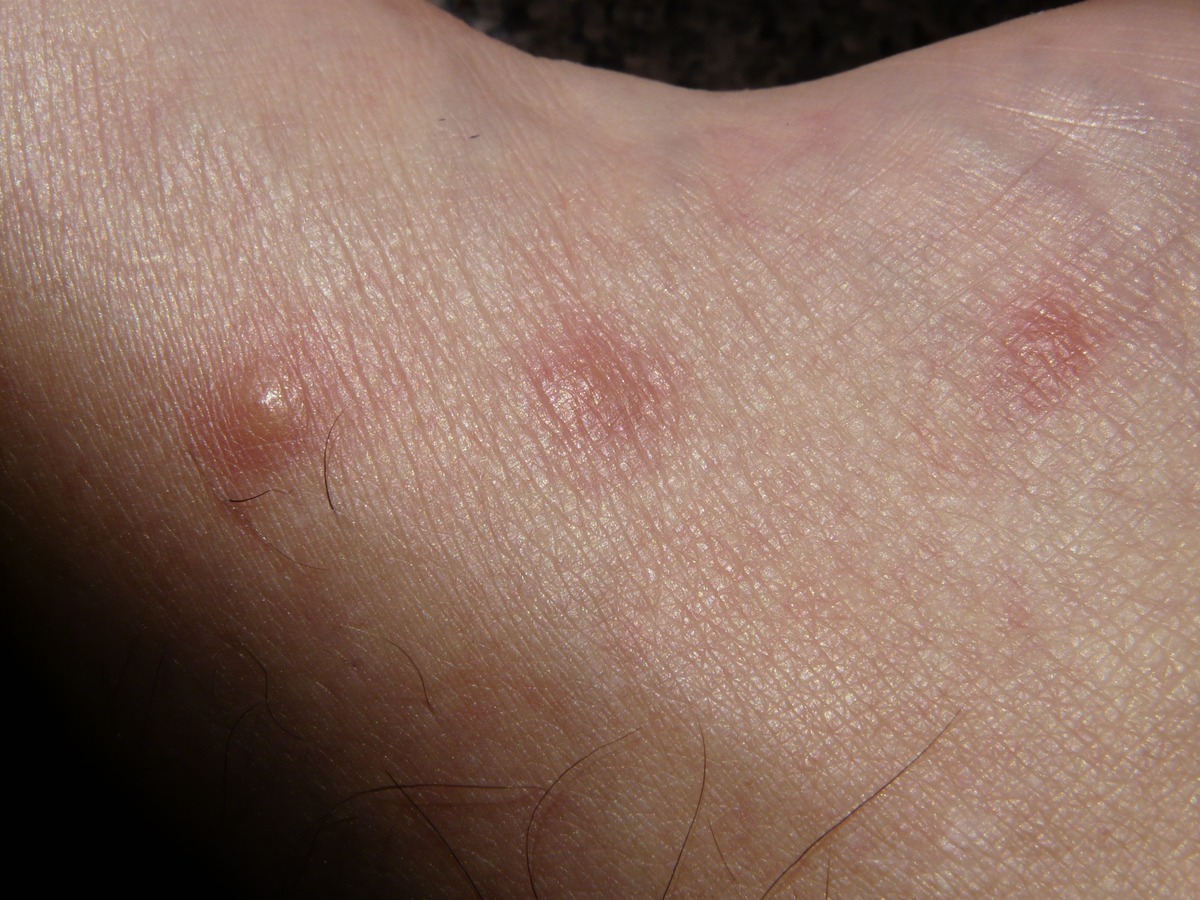
Porque teniendo en cuenta que la piel es considerada el mayor órgano de nuestro cuerpo, y que es especialmente frágil, resulta fundamental la prevención de posibles lesiones y su manejo cuando ya han aparecido.
Principales fármacos de los pacientes polimedicados
Principales fármacos de los pacientes polimedicados
La dermatóloga María Elena de las Heras, del Hospital Ramón y Cajal de Madrid, explica cuáles son los principales tratamientos farmacológicos que suelen tomar los pacientes polimedicados, especialmente mayores, y qué precauciones deben tenerse en cuenta a la hora de evaluar el impacto que pueden tener en su piel.
En primer lugar, se ha referido a las tiazidas, medicamentos habitualmente utilizados para controlar los niveles de presión arterial.
«Se ha confirmado que pueden aumentar el riesgo de cáncer cutáneo. Por eso es fundamental que el paciente sea muy estricto en cuanto al uso de fotoprotección y, si es posible, se cambie a otra medicación».
Otro tratamiento habitual es el de las gliptinas.
Se trata de un antidiabético oral que puede producir penfigoide ampolloso, una enfermedad cutánea autoinmune crónica que provoca la formación de ampollas grandes y llenas de líquido.
Según ha explicado la dermatóloga, «un 25% de los casos de penfigoide ampolloso son causados por estos medicamentos y, lógicamente, hay que suspender la medicación».
Para De las Heras:
«La enfermería es clave en todos estos casos».
«Tanto para la educación del paciente en cuanto a la fotoprotección de aquellos que toman tiazidas u otros fármacos fotosensibles como la azatioprina,
«Como en la detección del penfigoide ampolloso».
Plan de cuidados para la piel del polimedicado
A la hora de cuidar la piel de los pacientes polimedicados, el enfermero Justo Rueda López, del CAP de Terrassa Nord de Barcelona, explica que en el abordaje desde enfermería debe ser un integral.
«No se debe tener en cuenta solo si el paciente está tomando su medicación y cómo la está tomando, sino también se debe estar al tanto de aquellos productos que pueda estar consumiendo paralelamente y por su cuenta, adquiridos, por ejemplo, en herbolarios.
Porque, cualquiera de todos ellos puede, de forma directa o indirecta, tener un impacto en la piel.
«Es importante que detectemos aquellas pieles de riesgo, cuando hay sequedad, fragilidad, falta de elasticidad, tendencia a presentar lesiones o desgarros… es lo que conocemos comúnmente como ‘pieles de cebolla’ y esto es frecuente en la población mayor».

Además, hay que contemplar todo el espectro de alteraciones de la piel que pueden presentar los pacientes polimedicados y que se pueden complicar con productos de uso cotidiano, como geles o cremas.
Los especialistas de la enfermería ponen algunos ejemplos.
-
- En un paciente mayor con incontinencia urinaria o fecal, la exposición de su piel a estas sustancias no prescritas por su médico genera una irritación aún mayor.
- Lo mismo sucede con la exposición a jabones e incluso al sudor, añade Justo Rueda,
El enfermero se ha referido al concepto de ‘dermatoporosis: «son pieles más permeables, más expuestas a cualquier tipo de sustancia o producto potencialmente irritante».
En población mayor se añade otro riesgo más, el de posibles caídas, que también hay que tener en cuenta a la hora de cuidar la piel deqjuienes están tomando múltiples fármacos.
En el caso de aquellas personas que padecen incontinencia y al mismo tiempo toman algún tratamiento inductor del sueño, puede suceder que la persona se despierte por la noche y su respuesta a los estímulos esté disminuida.
Se incrementa entonces el riesgo de caídas y la exposición a irritantes, más allá de otras consecuencias potencialmente graves.
Por último, también hay que tener en cuenta el consumo de productos naturales que el paciente pueda estar tomando.
Productos como la hoja de olivo o la hierba de San Juan, pueden suponer un riesgo por la falta de control de dosis por parte de un profesional sanitario.
Porque existe la posibilidad de interacciones con los múltiples fármacos que está tomando el paciente polimedicado.
Cómo cuidar la piel de los pacientes polimedicados
Si a pesar de todas estas advertencias, el paciente polimedicado experimenta alteraciones en la piel, y también si todavía no han aparecido, la farmacéutica de CeraVe, Mercedes Abarquero Cerezo, recomienda:
«Utilizar tratamientos emolientes e hidratantes».
- Lo ideal es hacerlo desde el principio, cuando el paciente empieza su medicación.
- Si no es así, cuando detectemos una alteración en la piel debemos ya recurrir a productos reparadores.
- Y en el caso de que aparezcan lesiones importantes habría que pasar ya a los cicatrizantes u otro tipo de acciones terapéuticas.